internal medicine
一般内科

不調を感じた時に気軽に受診し
相談できる「かかりつけ医」として
発熱や痛みなどのはっきりとした症状があるときはもちろんのこと、「何となく不調」「自分の症状はどこの診療科に行けばいいかわからない」「自分の症状がネットで調べた症状と似ているんだけど…」「健康診断でひっかかったので心配」などの不安や病気、健康についての相談も気軽にしていただければと思います。
診察の時には問診が非常に大切です。 困っていることは何なのか、いつから始まったのか、どのくらい続いている症状なのか、どのくらいお困りなのか、などです。また、これまでにかかった病気や飲んでいる薬の情報も重要となります。 患者さんから多くのヒントをいただくことで正確な診断につながります。
診断については必要に応じて腹部エコーや全身CT検査も可能なので安心してお任せください。追加検査や入院治療が必要であれば早期に連携先の高次医療機関へご紹介いたします。
内科診療とよくある症状
急な症状
はっきりとした症状があるもの
発熱
咳
たん
鼻水
のどの痛み
頭痛
吐き気/嘔吐
腹痛
下痢
血便 (赤い便/黒い便)
黄疸
(皮膚や白目が黄色くなってきた)
めまい
胸やけ
胸痛
じんま疹
花粉症
排尿時痛 (尿をした時に痛む) など
診断と同時並行して根治を目標に症状をやわらげる治療を行います。 必要に応じてレントゲンや採血、心電図、腹部エコー、CT検査、内視鏡検査などをいたします。
※ただし、ケガなどで縫う必要がある場合や、骨折が疑わしいような外科・整形外科的処置を要するものや、目/耳/鼻/皮膚などの感覚器・婦人科・精神科などの明らかに専門医の介入が必要な病気については、できるだけ各専門の医療機関への受診をお勧めいたします。
慢性疾患
症状は目立ちにくいが放置すると危険なもの
高血圧症
脂質異常症 (高コレステロール血症)
糖尿病
高尿酸血症 (痛風につながるもの) など
まずは生活習慣を改めることから開始し、薬は必要に応じて検討します。
生活習慣を改めることで薬がなくてもある程度はコントロールが可能ですので、精一杯サポートしますので一緒に頑張りましょう。
ただ、コントロールが難しい場合は適切なタイミングで治療の強化をします。たとえ薬が始まったとしても薬の量や数を減らすことは十分可能なので共に頑張りましょう。
執筆者プロフィール

平松 健
ひらまつクリニック内科・消化器内科 院長
日本内科学会 認定内科医
日本消化器病学会 日本消化器病専門医
日本消化器内視鏡学会 消化器内視鏡専門医
愛知県難病指定
緩和ケア研修会終了
糖尿病
糖尿病とは血液中のブドウ糖の濃度、つまり血糖値が慢性的に高くなる病気です。 空腹時の血糖値は100mg/dl程度ですが、空腹時でも200mg/dlを越えていると糖尿病の恐れがあります。「血糖値が高いだけじゃないか」と思うかもしれませんがこれが大問題なのです。過剰な糖は血管にダメージを与え、動脈硬化を促進させます。更に、糖尿病は歯周病を悪化させたり、近年の研究ではがんのリスクを上げたり認知症とも関連していることがわかってきました。 ただ、厄介なことに初期の症状はほぼありません。
血糖値を上げるホルモンはいくつか体内にありますが(グルカゴンやコルチゾールなど)、下げるホルモンは膵臓から分泌されるインスリンただ1つなのです。インスリンの働きはブドウ糖を肝臓や筋肉、脂肪細胞へ取り込むことを促すものであり、これにより血糖値が下がるのです。
糖尿病にはいくつかの種類がありますが、膵臓が血糖値を下げようと頑張ってインスリンを分泌するもののインスリンの効果が不十分になってしまう「インスリン抵抗性」という状態や、そもそも膵臓が疲れてしまってインスリンが出せない分泌低下があります。
これらの膵臓の負担を増加させるのが生活習慣病の大元の肥満なのです。
特に内臓脂肪型の肥満では脂肪細胞から動脈硬化を促進する成分が分泌されるのでインスリン抵抗性が増してしまい動脈硬化が更に進んでしまうのです。つまり、肥満解消が糖尿病の治療には優先されるのです。
原因
1型糖尿病
免疫の異常等でインスリンを分泌している膵臓の細胞が破壊されてしまい発症するタイプの糖尿病です。後述の2型から1型へ変化することもありますが、いずれにしてもインスリンが絶対的に足りないので、注射にてインスリンを補充しなければなりません。
2型糖尿病
多くの糖尿病がこのタイプであり、生活習慣が原因となるものです。最初は膵臓の機能は正常なので頑張ってインスリンを出してくれますが、そのうちどんどん膵臓に負担がかかりインスリンの効きが悪くなる「インスリン抵抗性」が出現します。その後、膵臓は疲弊してインスリンが出せなくなり血糖値を下げることができなくなるといった経過をたどります。
その他
妊娠に伴う妊娠糖尿病や遺伝性に発症するタイプも知られています。
症状
初期症状はありません。 ある程度進行した際の典型的な症状としては、「口渇(口が渇く)」・「多飲(水分を飲み量が増えた)」・「多尿(おしっこの回数が増えた)」があります。
気付かぬうちに進行してくると、徐々に痩せてきたり、疲れやすくなったり、手足のしびれや視力の低下、傷の治りが悪くなってきた、痛みを感じなくなってきたなどがあります。
糖尿病の3大合併症とは網膜症(視力低下/失明など)、腎症(透析の可能性)、神経障害(しびれの出現や血流が悪くなり壊死するなど)が挙げられます。
糖尿病は放置すると動脈硬化が進んでいき、いずれ脳梗塞や脳出血、心筋梗塞、糖尿病による腎症が進むことでの透析、足の切断が必要になることが多々あります。
検査
採血にて空腹時の血糖値を確認します。追加でHbA1cという項目を調べることもあります。これは過去1-2か月の血糖値の状況を反映するといわれているので治療の効果を確認するためにも有用な検査と言えます。
血糖値の正常値は空腹時に100mg/dl、食後は140mg/dlとなります。しかし、空腹時に126mg/dl以上、食後に200mg/dl以上であることやHbA1cが6.5%以上となっていることが糖尿病の診断につながります。
網膜症の有無については適切な眼科への紹介をいたします。
治療
①食事療法
主に必要なのはカロリー制限とバランスの取れた食事です。
ただ、いきなり今までの生活習慣をがらっと変えることは誰しも難しいので無理のない範囲で徐々に変化させることを心がけましょう。意識をすることも変化の一歩です。
間食を控えたり、飲酒の習慣があれば減らしているのもいいでしょう。
できることから始めましょう。
②運動療法
運動習慣がなければ、まずは手軽に始めることのできるウォーキングがおすすめです。通勤や買い物の際に歩く距離を増やしても良いですし、エレベーターを使わず階段にするもの良いです。徐々に増やして可能であれば少し汗をかく程度の有酸素運動を週3日程度、30分を目標にしてください。更にできそうであれば週5回、30分を2回にするとより効果的です。
ただし、病気の進行状況によっては運動制限が必要になるケースもあるのでご相談ください。
③薬物療法
2型糖尿病で食事/運動療法を頑張っても十分な効果が出ない場合には薬の力を借りざるを得ません。ただし、薬が始まったからといって食事/運動療法の継続は必要不可欠です。 薬物療法でよく使われるものは飲むタイプの血糖降下薬というものです。様々な種類の薬がありますので、状況に応じて種類や量を調整します。なお、血糖値が悪すぎるとうまく血糖値のコントロールができないケースもあります。その場合は入院にて血糖管理をする必要性がありますので、入院可能な医療機関を紹介いたします。
高血圧症

血圧は1日の中で変動するもので典型的には朝は比較的高く、夜には低くなる傾向があり、ストレスがかかると高くなりリラックスしていれば低くなります。
高血圧症とは血圧が絶えず高い状態が続いていることを指します。「血圧が高いだけじゃないか」と思うかもしれませんが、自覚症状はほとんどないため大問題となるのです。
心拍数は毎分60-100回程度が平均値なので、単純計算で1日10万回となります。1日10万回、毎日強い圧力で押される状態が続くので動脈の壁に大きな負担がかかります。この状態が続くと血管が傷み、動脈硬化が進みます。血管は元をたどれば心臓に行きつきますので、柔軟性を失った血管に血液を送る心臓にも当然大きな負担がかかります。
放置すれば心臓が疲れてしまい心不全に至ったり、血管が動脈硬化で裂けたり詰まったりするので、心臓の血管で起きれば心筋梗塞・大動脈解離など、脳の血管で起きれば脳梗塞・脳出血・くも膜下出血などが発症してしまいます。腎臓は細い血管が集まった臓器なので、高血圧により腎臓の機能が低下して、ゆくゆく透析が必要になる場合もあります。
血圧を測定したら高かったので心配だと思われる方が多いですが、血圧は変動するものなので1回血圧を測って高かったから高血圧というものではありません。血圧は個人差が大きいものですし夜に高い人もいるので、願わくば1日4回(朝起床時/昼/夕/寝る前)の血圧測定を行い自分の血圧はどのようなタイプなのか調べてみることをお勧めします。自分の血圧を知ることで治療につなげることができます。
原因
高血圧は塩分が大きな問題となります。野生の猿には高血圧は存在しないことが知られています。それは過剰な塩分にさらされることがないからです。
ではなぜ塩分が高血圧と関係があるのでしょう?それは、塩分が過剰となると血液が濃くなるので体は正常な濃度に戻そうとして水分を蓄えます。それにより体液が増えることとなります。血圧は心臓から出される血液量(心拍出量)×血管の硬さ(末梢血管抵抗)の数値なので、血液量が増えることで血圧は当然あがります。また、高血圧によって動脈硬化が進み血管の柔軟性は失われるので末梢血管抵抗が上昇するので更に血圧が上昇するのです。
塩分以外にも肥満や糖尿病は動脈硬化を進めるので血圧が更に上昇することとなります。また、喫煙をすると末梢の血管は収縮してしまうので、体の隅々まで血液を送るためには高い血圧が必要になるのはご理解いただけると思います。 生活習慣病はそれぞれ密接に絡み合うことがお分かりいただけると思います。
これら以外にもホルモンの異常や血管に構造上の問題があることで結果的に高血圧となる二次性高血圧という可能性もありますので、その場合は追加の検査が必要となります。
症状
ほとんど症状はありません。
検査
ご自宅でこまめに血圧を測定することが検査となります。
下記の血圧表に該当すれば高血圧の可能性があります。
ただし、病院で測定すると血圧が高めに出てしまう方(白衣高血圧)や逆に低めに出てしまう方(仮面高血圧)がいるので、可能であれば1日4回程度測定するのが望ましいと考えます。

血圧手帳に日々の血圧を記録していくことで、ご自身の生活習慣を是正して少しでも血圧に変化があった時にはやる気が増すものです。
数値として視覚的にはっきりと結果がでますので今後の治療方針も立てやすくなるというメリットもあります。
治療
生活習慣の見直しが必要なので食事/運動療法が必要となります。
食事療法では減塩が最重要となりますし、肥満があればカロリー制限も必要となります。高血圧の背景に過剰な塩分摂取がある場合は、減塩により血圧の低下効果が出やすいと考えられます。具体的な塩分摂取の目標量は1日あたり6g未満とされており、達成するのはなかなか難しいものです。ただ、最近食品には栄養成分表示が記載されているので、漬物や干物・加工肉などの塩分濃度の高いものは避けることは可能です。また、香辛料やうまみ成分など調理方法を工夫することで目標に近づけられるはずです。 運動習慣のない方はウォーキングから開始して徐々に運動の習慣ができると良いです。適度な運動は体重の管理にも血圧の安定化にも良い効果があります。
喫煙をしている方は禁煙が必要となります。喫煙は各種がんの原因となるだけでなく、末梢血管を収縮させるため高血圧の原因になり動脈硬化を促進させます。タバコを買うためにお金を使い、体を悪くするのはいかがなものでしょうか?また、副流煙にて周囲の方の健康も害することがわかっていますのでできることならば禁煙は強くお勧めします。ご自身の力では禁煙が難しいのであれば禁煙外来への受診をお勧めします。
食事/運動療法を継続しつつ、必要に応じて薬物療法を検討します。薬の種類は複数ありますので状態に応じて調整をします。一時的に薬が開始となっても安定すれば減量や中止することもできますので日々の努力が必要となるのです。 目標は血圧を安定化させて動脈硬化を予防し、血管を保護することで心臓・脳・腎臓などの病気を防ぐようにしましょう。
脂質異常症
高脂血症と言われていたもので、血液中のコレステロールや中性脂肪(トリグリセライド)といった脂質のバランスが崩れた状態をいいます。
コレステロールには悪玉と言われるLDLコレステロールや善玉と言われるHDLコレステロールがあります。悪玉は動脈硬化を促進させ、善玉は動脈硬化を防ぐ役割となります。
よくあるのはLDLコレステロールや中性脂肪が高いタイプやHDLコレステロールが低いタイプです。
コレステロールのバランスが崩れてLDLコレステロールが増えすぎると、血管内がドロドロになり血管の壁にプラークという老廃物の塊を作ります。これにより動脈は柔軟性を失い、細く・固くなる動脈硬化が進みますし、プラークが壊れて出血し、血栓ができれば血管が詰まってしまいます。心臓の血管でおきれば狭心症や心筋梗塞、脳の血管でおきれば脳出血や脳梗塞となってしまうのです。
原因
遺伝により脂質のバランスが著しく崩れる方もおられますが、大多数は生活習慣の乱れによる脂質や炭水化物の過剰摂取が背景にあります。アルコールの多飲も原因となります。
典型的には男性に多い傾向がありますが、閉経後の女性は女性ホルモンが低下する影響で脂質異常症になりやすいことがわかってています。
症状
自覚症状はほとんどありません。
検査
採血にて脂質のバランスを評価します。ただし、中性脂肪は食事の影響を強く受けるため空腹での採血が必要となります。

治療
生活習慣病であることが多いので食事/運動療法が基本となります。
肥満がある場合は減量することでコレステロールや中性脂肪の数値が改善することはよく経験されることです。脂質や炭水化物の摂取を控え、摂取カロリーの制限が必要になります。
喫煙や毎日飲酒している方は、禁煙や禁酒日の設定をすることで相乗効果が期待できます。飲酒量が増えると食事量も増える傾向にあるので禁酒の効果は期待できます。
運動療法としてはウォーキングを代表とした有酸素運動の効果が高いといえます。あくまで運動は継続することに意義があるため、いきなり負荷のかかる運動をすることはお勧めできません。 なお、薬物治療は必要に応じて種類を調整することとなります。
高尿酸血症
血液中の尿酸値が高い状態をいいます。痛風と関係が深いことはよく知られていることですが、動脈硬化とも密接な関係があります。高尿酸血症は腎臓にダメージを与えることが知られています。腎臓は老廃物や不要な水分を体の外に排出してくれる臓器なので、腎臓の機能が低下すると老廃物が体にたまったり、体液が増加したりすることになります。体液が増えると血圧が上昇しますし、老廃物の蓄積は動脈硬化を悪化させる原因になります。糖尿病や高血圧、脂質異常とともに心筋梗塞や脳梗塞のような血管病のリスクを上げてしまうのです。
なお、痛風では過剰な尿酸が結晶化して関節にたまり、炎症を起こすことで発症します。顕微鏡で見ると結晶は針状であることが観察されます。炎症を起こしているときは尿酸値を下げる治療はひとまずお休みして炎症が落ち着いてから尿酸値を下げる治療を検討します。
原因
食生活が原因となります。プリン体の豊富な食事/アルコール摂取が尿酸値を上昇させます。
症状
基本的には症状はありませんが痛風発作が出現すると関節が腫れ上がり激痛が伴います。
検査
採血にて尿酸値を確認することが検査であり、7.0mg/dlを越えたものは高尿酸血症と診断されます。
治療
やはり食事/運療法が必要となります。尿酸値を上昇させる原因となるプリン体を多く含むアルコールを避けたり、レバーや干物を控えたりといった食生活が必要です。
尿をアルカリ化するひじきやわかめ、昆布といった海藻類を摂取し、同時に尿酸の排出を促す目的で水分摂取が必要となります。また、肥満があればカロリー制限や運動習慣のない方はウォーキングなどからの有酸素運動開始がおすすめされます。
薬物治療は合併症がない場合は9.0mg/dl以上で、合併症がある場合は8.0mg/dlで必要に応じて開始となりますが、治療によって尿酸値が落ち着いたとしても体内にたまった結晶がなくなるまでにはある程度の時間が必要なので、自分の判断で薬を中止せずに決められた期間の治療が必要となります。
動脈硬化
動脈硬化とは、読んで字のごとく動脈が硬くなる状態のことです。 動脈は心臓が血液を押し出すときの圧力を吸収できる丈夫な構造になっていますが、加齢や肥満・脂質異常症・高血圧・高血糖などにより動脈の柔軟性が失われて硬くなります。
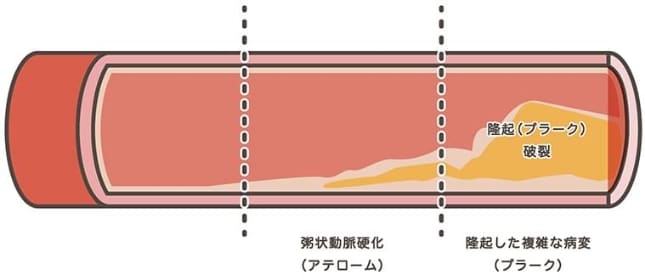
また、動脈硬化は動脈が硬くなるだけではなく、狭くなることも問題です。動脈内の沈着物によって内壁が厚くなったり血管が狭くなったりします。 動脈硬化は血液の流れが悪くなる・血管が詰まることで血管や心臓に大きな負担がかかるため、狭心症や心筋梗塞や大動脈解離、脳梗塞といった命に係わる病気のリスクが上昇してしまいます。しかし、自覚症状がなく進行するため「沈黙の殺人者(サイレントキラー)」とも呼ばれています。動脈硬化には、粥状動脈硬化(アテローム性動脈硬化)、中膜硬化(メンケベルク型動脈硬化)、細動脈硬化がありますが、一般的な動脈硬化は粥状動脈硬化のことを指します。
当院では、その動脈硬化の進行度合いを簡単に検査することが出来ます。
原因
動脈硬化の進行は加齢も関与しますが、とくに血液中のコレステロールが強く影響しています。なかでもLDL−コレステロール(悪玉コレステロール)が多く、HDL-コレステロール(善玉コレステロール)が少ないと動脈硬化が進みやすいことがわかっています。
脂質異常症や高血圧・高血糖といった生活習慣病や肥満などにより、血液中のコレステロールが増加したり、高血圧や高血糖の状態が続くことで、血管壁に負担がかかります。この状態が長く続くと、血管内にLDL-コレステロールや老廃物が蓄積していきます。これを粥腫(じゅくしゅ)といいます。粥腫は文字通りお粥のように柔らかい蓄積物なので、壊れやすい性質があります。
粥腫が蓄積すると血管が狭くなり、粥腫が壊れると血液は流れなくなり血管が詰まってしまいます。血管が詰まってしまうと、臓器や組織に血液が流れず、その場所が壊死します。これが心筋梗塞や脳梗塞の原因なのです。また、硬くなった血管はもろく、破れやすいため、脳出血やクモ膜下出血、動脈解離の発症リスクが高まります。
症状
上述のように基本的には症状がなく進行しますが、進行すると下記のような症状が出現します。
例えば、足の血管に動脈硬化が起こるものが下肢閉塞性動脈硬化症です。 血液の流れが悪くなるため、歩くと足が重たくなる、痛みが出るなどの症状が現れます。歩き始めてしばらくするとこの症状が出ますが、少し休むと症状が治まるということを繰り返します。これを間歇性跛行(かんけつせいはこう)といい、代表的な足の虚血(血流の悪さ)による症状です。 足の虚血が起こると、足にしびれが出たり、冷たくなったりして、熱いものに触れても熱いと感じなかったり、触れた感覚がなくなります。足の血流が低下していると、傷がついても痛みがないので気が付かずに細菌などの感染が広がってしまうこともあります。
更に、足の動脈が完全に塞がってしまうと血流がなくなって足が壊死してしまいます。こうなってしまうと壊死が広がるのを防ぐために足を切断しなければならなくなることもあります。
検査
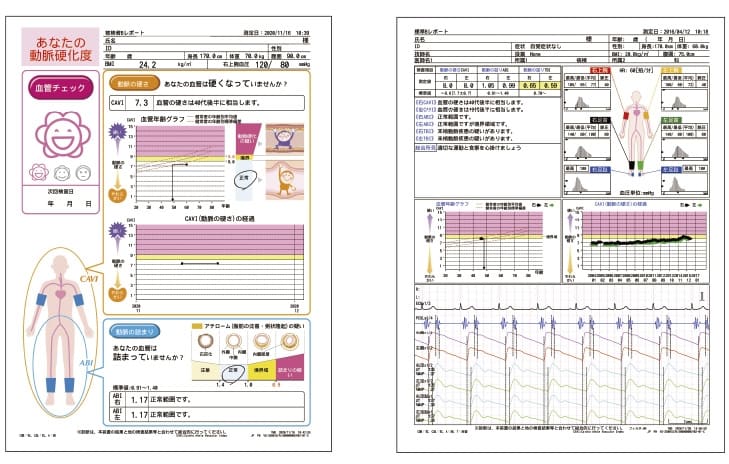
検査で、CAVI(動脈の硬さ)・ABI(動脈の詰まり具合(足の動脈硬化))・血管年齢が測定できます。
検査は、あお向けに寝た状態で両腕・両足首の血圧と脈波を測定します。 時間は5分程度で、簡単な検査であり、痛みはありません。 その場で結果も出るため、検査後すぐに結果を説明します。
CAVI(キャビィ:Cardio-Ankle Vascular Index)
動脈の硬さを調べる検査です。血液が流れるときの血圧の変化をみて、血液を送り出すポンプ機能が十分に働いているか、大動脈を含む心臓から足首までの動脈の硬さを調べます。上腕から足の動脈までの脈波を測定し、特殊な計算式により動脈の弾性を評価します。
値が高ければ高いほど硬く、動脈硬化が進んでいると評価します。 CAVI値が8.0未満は正常範囲ですが、8.0~9.0は境界域で、9.0より高いと動脈硬化が進んでいるといえます。

ABI(エービーアイ:Ankle Brachial Index)
足の動脈の詰まり具合を調べる検査です。上腕の血圧と足の血圧の比率を計算することで、足の動脈の詰まりを評価します。
健康な人のABI値は、腕の血圧と足首の血圧が同じくらいか、足首の血圧が少し高い値になります。しかし、足の動脈が詰まっていると血液の流れが悪くなり、腕の血圧に比べて足首の血圧が低くなります。よって、詰まりがあるとABI値が低下します。 数値としては0.9以下だと足の動脈の詰まりが疑われ、値が低いほど重症になります。値が低い人ほど、間歇性跛行などの足の症状が出やすくなります。
血管年齢
同じ性別、同じ年齢の健康な方のCAVI値の平均値と比較することで「血管年齢」を算出します。CAVI値だけでなく、同年代の血管年齢と比較することで動脈硬化を診断します。
CAVI値が9.0未満であっても、血管年齢が高い人は、同じ年齢の人に比べて動脈硬化の進行が早いと考えられます。
治療
動脈硬化を根本的に治療する方法はありませんが、そこに至る高コレステロール血症や高血圧、糖尿病、高尿酸血症のコントロールが必要になります。
加齢変化は誰しも起こることなので致し方ありませんが、食事内容を見直したり、適度な運動をしたり、喫煙をしているのであれば禁煙をすることで動脈硬化の進行を遅らせることが可能となります。
下肢動脈硬化症が進行し間欠性跛行が生じてしまった場合は、バイパス術やカテーテル治療を選択することがあります。


 ホーム
ホーム 当院について
当院について
 診療方針・理念
診療方針・理念 提携医療機関
提携医療機関 設備紹介
設備紹介 医師紹介
医師紹介 診療内容
診療内容 一般内科
一般内科 消化器内科
消化器内科 AI診断
AI診断 胃カメラ検査
胃カメラ検査 大腸カメラ検査
大腸カメラ検査 日帰り手術
日帰り手術
 症状から探す
症状から探す アクセス
アクセス 採用情報
採用情報

 診療方針・理念
診療方針・理念 提携医療機関
提携医療機関 設備紹介
設備紹介 一般内科
一般内科 消化器内科
消化器内科 AI診断
AI診断 胃カメラ検査
胃カメラ検査 大腸カメラ検査
大腸カメラ検査 日帰り手術
日帰り手術
 お問い合わせ
お問い合わせ ご予約
ご予約 アクセス
アクセス